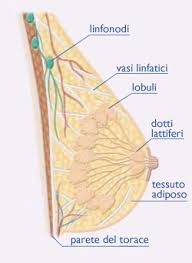
Il tumore della mammella è la neoplasia più frequente della donna, rarissimo negli uomini ha un rapporto femmina - maschio di 100:1.
Nella donna la probabilità di sviluppare la neoplasia aumenta con l'età a partire dai 30 anni, raggiunge il plateau fra i 45-55 anni, ed ha un ulteriore incremento fino a 60 anni.
I fattori di rischio sono molteplici, nonostante ciò il 70% dei tumori si manifesta senza associazione a fattori di rischio:
- Genetici: mutazioni del gene BRCA 1 e BRCA 2. BRCA 2 è correlato anche alla neoplasia dell'ovaio. Mutazione del gene p53 in portatrici di Sindrome di Li-Fraumeni
- Familiari: parente di primo grado con cancro al seno.
- Ormonali: estrogeni e la durata di esposizione ad essi (contraccettivi orali e terapia sostitutiva ormonale in post-menopausa).
- ER alfa: si trovano lungo il tratto riproduttivo, mammella, endotelio vasale e muscolatura liscia.
- ER beta: ovaio e prostata.
- Alimentazione e costituzione: gli estrogeni sono derivati del colesterolo, quindi una dieta ricca di grassi, l'abuso di alcolici e l'obesità favoriscono una maggiore esposizione ormonale.
Per la valutazione del rischio complessivo si usa il modello di Gail attribuendo un punteggio in base all'età, al numero di biopsie mammarie eseguite in una certa età, numero di parenti di primo grado con carcinoma mammario ed età del primo parto.
In base al rischio:
- Terapia sostitutiva postmenopausa: si evita in donne con rischio maggiore del 30%
- Mammografia: nelle donne di età inferiore a 50 anni si fa solo in presenza di alto rischio. In genere prima dei 50 anni è inutile perchè si avrebbero falsi positivi dovuti alla densità della ghiandola.
- Tamoxifene: farmaco antiestrogeno indicato nella chemioprevenzione in donne con rischio medio-alto (l'utilizzo chemiopreventivo è ancora in fase di studio).
Forme particolari sono:
- Carcinoma di Paget: caratterizzato dalla presenza delle cellule di Paget.
- Carcinoma infiammatorio: si presenta come una flogosi benigna senza substrato morfologico.
- Cistosarcoma (tumore filloide): a componente mista, epiteliale e connettivale.
- Carcinoma mammario iniziale: non ha sintomi, difficilmente si fa diagnosi in questo stadio.
- Carcinoma mammario localmente avanzato:
- Nodulo mammario con le seguenti caratteristiche:
- Consistenza dura
- Margini mal definiti
- Poco mobile sui piani sopra e sottostanti.
- Cute:
- Edema ed aspetto a buccia d'arancia
- Eritema
- Indurimento locale o diffuso
- Noduli cutanei o ulcere
- Capezzolo:
- Erosione
- Secrezione spontanea o provocata
- Ulcerazione
- Linfonodi ascellari, sovraclaveari e laterocervicali:
- Fissi
- Fusi a pacchetto
- Di aumentata consistenza
All'esamo obiettivo:
- Ispezione: si confronta la morfologia delle due mammelle valutando:
- Asimmetria
- Alterazioni della cute
- Alterazioni dei capezzoli
- Palpazione: si palpano mammella, capezzoli e linfonodi per valutare la presenza di:
- Masse mammarie
- Consistenza
- Margini
- Mobilità
- Dimensioni
- Retrazione dei capezzoli spontanea o provocata
- Secrezione dei capezzoli spontanea o provocata.
- Se abbiamo trovato una massa caratterizzata da...:
- Superficie liscia regolare
- Consistenza elastica
- Mobile
- Valutarne le caratteristiche morfologiche, se il liquido è ematico procediamo con la biopsia escissionale.
- Curare la cisti se viene aspirato tutto il liquido.
- Se invece abbiamo trovato un nodulo (massa solida) facciamo una mammografia: ci darà il sospetto di tumore in presenza di:
- Asimmetria delle mammelle
- Microcalcificazioni a grappolo
- Masse radiopache con microcalcificazioni
- Bordi irregolari e mal definiti.
Nei casi dubbi facciano una biopsia con ago sottile (FNAB) o una biopsia escissionale rimuovendo l'intera massa, e:
- Cerchiamo i markers tumorali:
- CA 15.3
- MCA
- TPA
- CEA
- Facciamo la determinazione dei recettori ormonali: recettori per gli estrogeni e progesterone che sono fattori di prognosi e terapia. Se il numero di recettori supera il 10% l'esame è positivo e la paziente risponderà bene ad una terapia ormonale.
- Scintigrafia ossea: per le metastasi ossee che si manifestano con dolore intenso e nevralgie se sono interessate anche le terminazioni nervose.
- Ecotomografia epatica: per valutare metastasi al fegato che sono clinicamente silenti fin quando non determinano un aumento morfovolumentrico dell'organo ed elevazione degli indici di funzionalità epatica.
- Xgrafia del torace standard: per vedere se le nodulazioni sono uniche o multiple, e se c'è un interessamento del polmone. In questo caso la paziente avrà tosse e dispnea e ci può anche essere un versamento pleurico.
- TC o RMN encefalica: se ci sono sintomi neurologici per verificare la presenza di metastasi al cervello.
Immagini by Google.
Nessun commento:
Posta un commento